استنت قلب
استنت قلب روشی مؤثر برای باز کردن رگهای تنگ یا مسدود قلب است که به بهبود جریان خون کمک میکند. دکتر عارف فاتحی، فوق تخصص قلب و عروق با بیش از ۱۱ سال تجربه و انجام هزاران عمل موفق آنژیوپلاستی و استنتگذاری در بیمارستان آتیه تهران، با بهرهگیری از تجهیزات مدرن و تکنیکهای کمتهاجمی، این درمان را با بالاترین دقت و ایمنی برای بیماران اجرا میکند.
بیماریهای عروق کرونری قلب یکی از مهمترین علل مرگومیر در جهان محسوب میشوند و انسداد یا تنگی این عروق میتواند به کاهش خونرسانی به عضله قلب و در نهایت سکته قلبی منجر شود. پیشرفتهای چشمگیر پزشکی در حوزه قلب و عروق باعث شده است که امروزه درمانهای کمتر تهاجمی و مؤثرتری برای بازگشایی شریانهای بسته وجود داشته باشد. در میان این روشها، استفاده از استنت قلبی جایگاه ویژهای دارد. استنتها به عنوان ابزاری کلیدی در درمان تنگی عروق کرونر، نقشی حیاتی در بهبود جریان خون، کاهش علائم بیماران و پیشگیری از عوارض جدی ایفا میکنند. در این مطلب به صورت علمی و جامع، به معرفی استنت قلب، انواع آن، مراحل انجام و نکات مهم پس از این روش درمانی پرداخته خواهد شد.
تایید شده توسط دکتر عارف فاتحی
محتوای این مقاله صرفاً برای افزایش آگاهی است. قبل از هرگونه اقدام، جهت درمان از دکتر عارف فاتحی مشاوره بگیرید.
فهرست مطالب
استنت قلب چیست؟
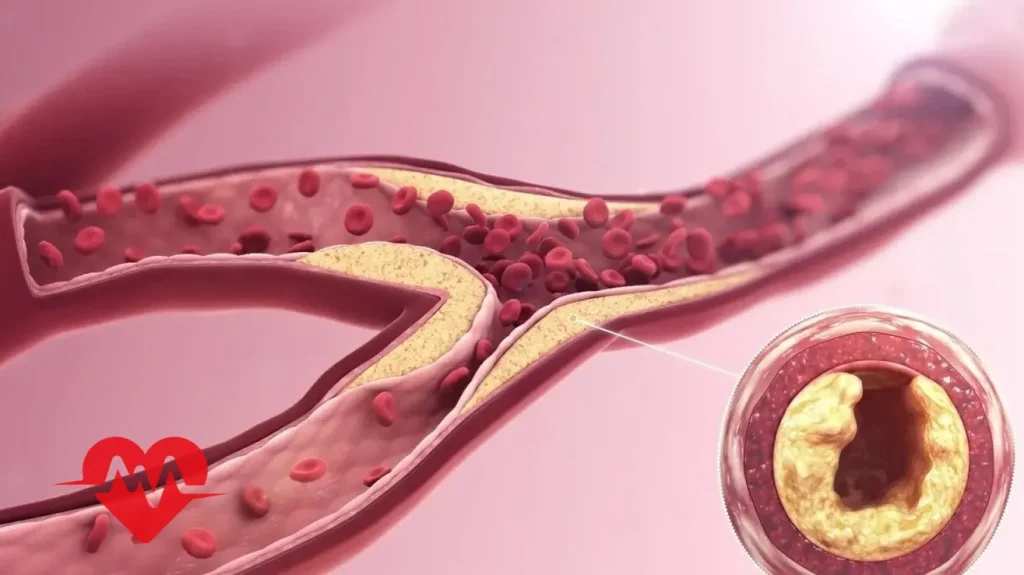
استنت قلب وسیلهای کوچک، مشبک و استوانهایشکل است که درون شریانهای کرونری قرار میگیرد تا از بسته شدن مجدد آنها جلوگیری کند و مسیر جریان خون به قلب باز بماند. این وسیله از مواد زیستسازگار مانند فلزات خاص یا پلیمرهای پیشرفته ساخته میشود و طراحی آن به گونهای است که بافتهای اطراف رگ را حمایت کرده و پایداری دیواره شریان را حفظ کند.استنتها تنها ابزار مکانیکی ساده نیستند، بلکه با پیشرفت فناوری پزشکی نسلهای مختلفی از آنها معرفی شده است. استنتهای فلزی ساده نخستین نمونههایی بودند که توانستند مشکل تنگی عروق را بهطور نسبی حل کنند، اما احتمال ایجاد تنگی مجدد در آنها بالا بود. در ادامه، استنتهای دارویی معرفی شدند که با پوششهای ویژه، دارو را به صورت کنترلشده آزاد میکنند و مانع از رشد غیرطبیعی بافت در محل تنگی میشوند. امروزه حتی نسلهای جدیدتر مانند استنتهای قابل جذب زیستی یا استنتهای ترکیبی نیز توسعه یافتهاند که هدفشان کاهش عوارض بلندمدت و افزایش اثربخشی درمان است.به بیان ساده، فنر قلب ابزاری حیاتی در پزشکی مدرن است که با قرارگیری در شریان کرونری، امکان جریان پایدار خون به عضله قلب را فراهم میآورد و نقشی اساسی در پیشگیری از بروز عوارض جدی قلبی ایفا میکند.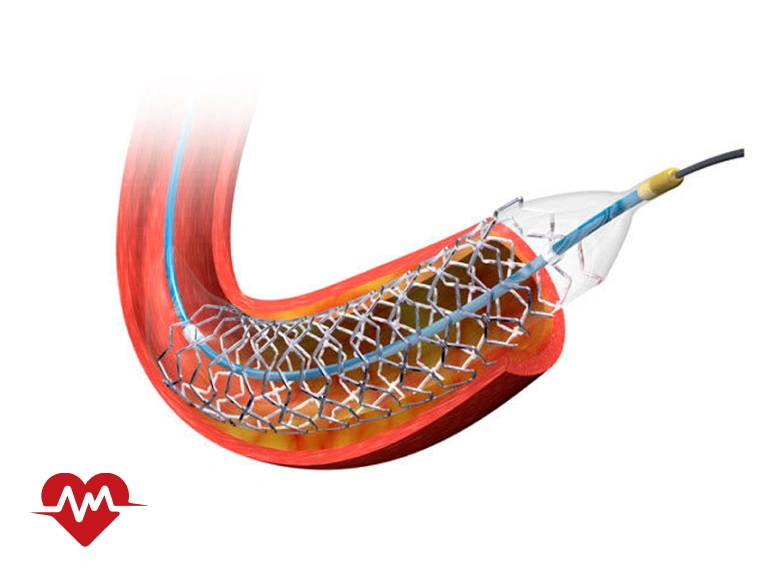
انواع استنت قلب
استنتهای قلبی در طول زمان تکامل زیادی یافتهاند و امروز در مدلهای متنوعی مورد استفاده قرار میگیرند. نخستین نسل آنها استنتهای فلزی ساده بودند که تنها نقش مکانیکی در باز نگه داشتن رگ داشتند، اما احتمال تنگی مجدد در آنها بالا بود. سپس استنتهای دارویی معرفی شدند که با آزادسازی کنترلشده دارو، تشکیل بافت اضافی را مهار کرده و اثربخشی بالاتری دارند. در ادامه، نسلهای جدیدتری مانند استنتهای قابل جذب زیستی و استنتهای ترکیبی یا دوگانه توسعه یافتند که با هدف کاهش عوارض طولانیمدت و بهبود نتایج درمانی طراحی شدهاند.جدول زیر مهمترین انواع استنت قلبی را با ویژگیها و کاربردهای آنها مقایسه میکند:نوع استنت | جنس/ترکیب | ویژگی اصلی | مزایا | معایب | موارد کاربرد شایع |
| استنت فلزی ساده (BMS) | فلز (استیل ضدزنگ یا آلیاژ کبالت) | بدون پوشش دارویی | اجرای آسان هزینه کمتر | احتمال بالای تنگی مجدد | بیمارانی با منع مصرف داروهای ضدانعقاد طولانیمدت |
استنت دارویی (DES) | فلز + پوشش دارویی | آزادسازی تدریجی دارو | کاهش چشمگیر تنگی مجدد | نیاز به مصرف طولانیتر داروهای ضدانعقاد، هزینه بیشتر | بیماران پرخطر، دیابتیکها |
استنت قابل جذب زیستی (BVS) | پلیمرهای زیستتخریبپذیر | پس از مدتی جذب بدن میشود | عدم باقی ماندن جسم خارجی | دوام کمتر، احتمال شکست مکانیکی | بیماران جوان یا نیازمند درمان موقت |
| استنت ترکیبی یا دوگانه (DTS) | فلز + پوششهای چندگانه | ترکیب دارویی و ضدالتهابی | کاهش التهاب و لخته، اثربخشی بالا | هزینه زیاد، دسترسی محدود | بیماران پرریسک یا تنگیهای پیچیده |

هزینه استنت قلب
هزینه استنت رگ قلب وابسته به عوامل مختلفی مانند نوع استنت (دارویی یا فلزی ساده)، بیمارستان محل درمان، دستمزد پزشک، خدمات بیمارستانی و داروهای تجویزی پس از عمل است. در سال ۱۴۰۴، میانگین هزینه استنت گذاری قلب در بیمارستانهای خصوصی حدود ۷۰ میلیون تومان است. البته که پوشش بیمهای روی کاهش این هزینهها تاثیر بسزایی دارد.پوشش بیمه ای هزینه استنت قلب
یکی از موضوعات مهم در ارتباط با هزینه استنت قلب، میزان پوشش بیمهای است. بسیاری از بیمههای پایه و تکمیلی بخش قابل توجهی از هزینههای مربوط به استنت گذاری در قلب را تقبل میکنند؛ بهگونهای که بیمار تنها نیاز به پرداخت بخشی از هزینه نهایی خواهد داشت. البته گستره این پوشش بسته به نوع بیمه و قرارداد بیمارستان متفاوت است. به همین دلیل توصیه میشود بیماران پیش از انجام عمل، جزئیات پوشش بیمهای خود را به دقت بررسی کنند تا از هزینههای احتمالی آگاه باشند.چه کسانی به استنت قلب نیاز دارند؟
در بسیاری از بیماران با انسداد یا تنگی عروق کرونری، درمان استاندارد جراحی قلب باز (بایپس) پیشنهاد میشود. با این حال، باید دانست که در بسیاری از همین موارد، دکتر عارف فاتحی میتواند با بهرهگیری از تکنیکهای پیشرفته آنژیوپلاستی و قرار دادن استنت در قلب، بدون نیاز به عمل باز، انسداد رگها را برطرف کند. این رویکرد کمتر تهاجمی است، مدت بستری و نقاهت بیمار را کاهش میدهد و نتایج درمانی درخشانی به همراه دارد.مهمترین شرایطی که ممکن است نیاز به استند قلب وجود داشته باشد عبارتاند از:- تنگی یا انسداد شدید عروق کرونری: وقتی قطر یک رگ کرونری بیش از ۷۰٪ کاهش یابد، خونرسانی به عضله قلب مختل میشود. در این وضعیت، بیمار معمولاً با علائمی مانند درد قفسه سینه، احساس فشار در ناحیه قلب یا تنگی نفس مواجه میشود. اگر این تنگی با دارو کنترل نشود، عمل استنت گذاری قلب میتواند جریان خون را به شکل پایدار برقرار کند.
- آنژین صدری پایدار و ناپایدار: در آنژین پایدار، درد قفسه سینه معمولاً با فعالیت بروز میکند و در حالت استراحت کاهش مییابد، در حالیکه در آنژین ناپایدار، درد حتی در حالت استراحت نیز وجود دارد و احتمال سکته قلبی را بالا میبرد. اگر درمان دارویی کافی نباشد یا حملات درد مکرر شوند، استنت یکی از گزینههای اصلی درمان محسوب میشود.
- سکته قلبی حاد (انفارکتوس میوکارد): در این شرایط اورژانسی، یک شریان اصلی به طور کامل بسته میشود و جریان خون به بخشی از عضله قلب قطع میگردد. هر دقیقه تأخیر در بازگشایی رگ میتواند به مرگ سلولهای عضلانی قلب منجر شود. استنت گذاری فوری در این شرایط، بهترین راه برای بازگرداندن خونرسانی و نجات بافت قلبی است.
- وجود بیماریهای زمینهای پرخطر: بیماران دیابتی به دلیل تغییرات میکروسکوپی در عروق، بیشتر در معرض تنگیهای متعدد و پیچیده هستند. همچنین افرادی با فشار خون بالا یا کلسترول بالا اغلب دچار رسوب پلاکهای چربی در دیواره رگ میشوند. در این بیماران، استنت میتواند از بروز حملات قلبی و پیشرفت بیماری جلوگیری کند.
- عدم پاسخ کافی به درمان دارویی: گاهی بیمار با وجود مصرف منظم داروهای ضد آنژین و رقیقکننده خون، همچنان دچار درد، تنگی نفس یا خستگی زودرس است. در چنین مواردی، عمل استنت گذاری قلب برای بهبود کیفیت زندگی و کاهش خطر عوارض قلبی در نظر گرفته میشود.
نحوه تشخیص نیاز به استنت قلب
بسیاری از بیماران ابتدا با علائمی مانند درد یا فشار در قفسه سینه، تنگی نفس در حین فعالیت، خستگی غیر عادی یا تپش قلب به پزشک مراجعه میکنند. این نشانهها میتواند بیانگر کاهش خونرسانی به عضله قلب در اثر تنگی یا انسداد عروق کرونری باشد.پزشک در مرحله نخست، معمولاً معاینه بالینی، نوار قلب (ECG) و آزمایشهای خون را برای بررسی وضعیت قلب انجام میدهد. در صورت لزوم، تستهای تکمیلی مانند اکوکاردیوگرافی یا تست ورزش نیز درخواست میشوند تا عملکرد قلب و احتمال وجود تنگی مشخصتر شود.با این حال، تشخیص قطعی شدت و محل انسداد عروق تنها با آنژیوگرافی امکانپذیر است. آنژیوگرافی یک روش تصویربرداری دقیق از عروق کرونری است که به پزشک اجازه میدهد تنگی یا انسداد رگها را بهطور مستقیم مشاهده کند.در بسیاری از موارد، اگر طی آنژیوگرافی مشخص شود که انسداد رگ نیاز به مداخله دارد، پزشک همان لحظه اقدام به آنژیوپلاستی و قرار دادن استنت میکند تا جریان خون به سرعت برقرار شود. به این ترتیب، تشخیص و درمان در یک جلسه صورت میگیرد و بیمار از عوارض احتمالی تأخیر در درمان در امان میماند.استنت گذاری قلب چگونه انجام می شود؟
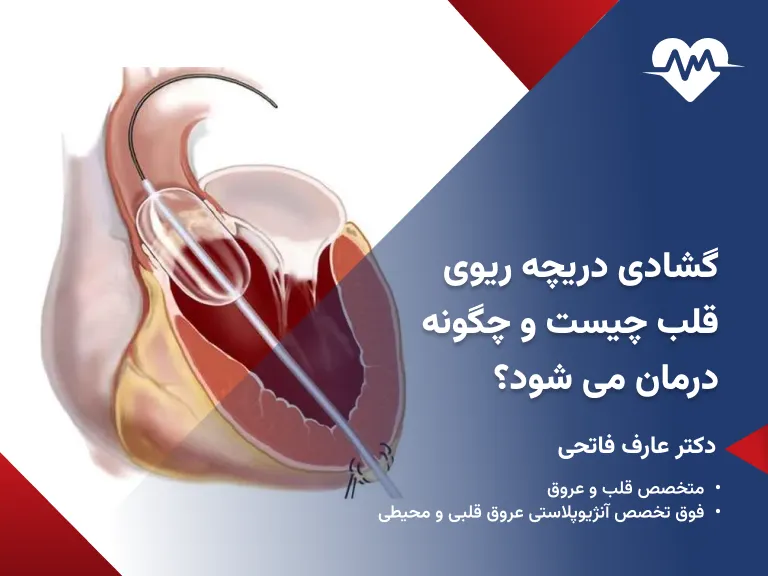
استنت گذاری قلب یک روش کمتهاجمی و مؤثر برای درمان تنگی یا انسداد عروق کرونری است که معمولاً بلافاصله پس از تشخیص تنگی رگ در جریان آنژیوگرافی انجام میشود. پیش از شروع، بیمار از نظر وضعیت عمومی ارزیابی شده و داروهای ضد پلاکت برای کاهش احتمال لخته شدن خون تجویز میگردد. سپس ناحیه ورود کاتتر که اغلب شریان رادیال در مچ دست یا شریان فمورال در کشاله ران است، بیحس و ضدعفونی میشود. در ادامه، یک لوله باریک به نام کاتتر وارد شریان شده و تحت هدایت تصویربرداری به سمت عروق کرونری و محل انسداد پیش میرود. پس از عبور سیم راهنما از بخش تنگشده رگ، یک بالون کوچک روی آن قرار داده میشود و با باد شدن بالون، دیواره رگ باز میشود. در همان لحظه استنت که به شکل یک لوله مشبک فلزی یا دارویی طراحی شده است، روی بالون قرار گرفته و با باز شدن بالون در محل تنگی تثبیت میشود. این فرایند موجب باز ماندن رگ و بازگشت جریان خون به حالت طبیعی میگردد. در پایان، بالون و کاتتر خارج میشوند اما استنت برای همیشه در رگ باقی میماند تا از بسته شدن مجدد آن جلوگیری کند. پس از تکمیل کار، محل ورود کاتتر بسته شده و بیمار برای مدت کوتاهی تحت نظر قرار میگیرد تا احتمال بروز خونریزی یا عوارض دیگر بررسی شود. بهطور معمول، افراد تنها یک تا دو روز پس از گذاشتن استنت در قلب نیاز به بستری دارند و در صورت پایدار بودن شرایط میتوانند به زندگی عادی بازگردند، هرچند مصرف داروهای ضد پلاکت طبق نظر پزشک برای کاهش خطر تشکیل لخته در استنت ضروری خواهد بود.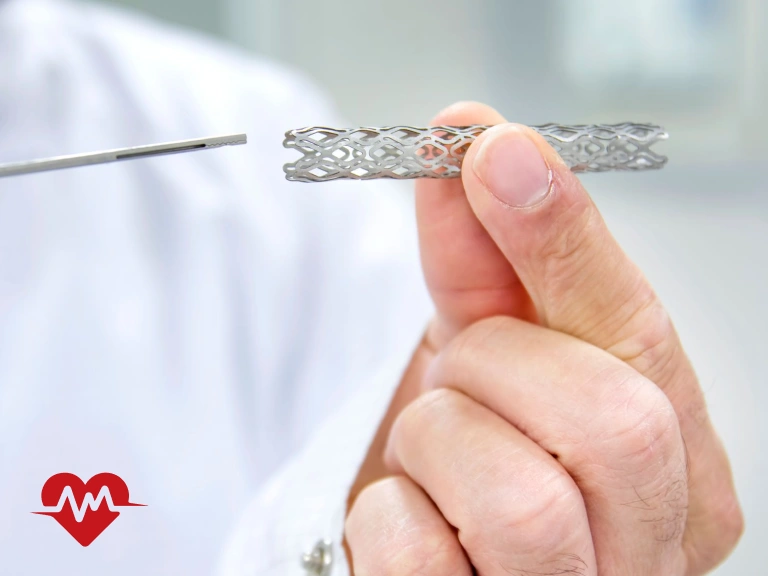
مراقبت های بعد از استنت گذاری در قلب
پس از گذاشتن استنت در قلب، رعایت توصیههای پزشکی نقش بسیار مهمی در پیشگیری از عوارض و افزایش طول عمر استنت دارد. بیماران معمولاً تنها مدت کوتاهی در بیمارستان بستری میشوند، اما پس از ترخیص باید مصرف داروهای تجویز شده، بهویژه داروهای ضد پلاکت مانند آسپیرین و کلوپیدوگرل، را بهطور منظم ادامه دهند تا خطر تشکیل لخته در استنت کاهش یابد. علاوه بر دارو، اصلاح سبک زندگی نیز اهمیت زیادی دارد؛ ترک سیگار، کنترل فشار خون و قند خون، رعایت رژیم غذایی کمچرب و انجام فعالیت بدنی سبک طبق توصیه پزشک، از اصول اصلی مراقبت پس از این فرایند محسوب میشود. همچنین بیماران باید در صورت بروز علائمی مانند درد قفسه سینه، تنگی نفس یا سرگیجه سریعاً به پزشک مراجعه کنند. مراقبت بعد از استنت گذاری قلب، همراه با پیگیریهای منظم پزشکی، به حفظ باز بودن عروق و کاهش احتمال تکرار تنگی کمک خواهد کرد.رژیم غذایی مناسب پس از عمل استنت قلب
رژیم غذایی بیماران پس از استنت گذاشتن در قلب باید بر اساس کاهش عوامل خطر قلبی تنظیم شود. مصرف میوه و سبزیجات تازه، غلات سبوسدار، ماهیهای چرب حاوی اسیدهای چرب امگا ۳ و مغزها توصیه میشود، در حالیکه استفاده از غذاهای پرچرب، سرخشده، فرآوریشده و حاوی قند و نمک بالا باید به حداقل برسد. جایگزینی روغنهای سالم گیاهی مانند روغن زیتون به جای چربیهای اشباع، نوشیدن آب کافی و پرهیز از مصرف الکل نیز اهمیت دارد. این تغییرات غذایی نهتنها به بهبود عملکرد قلب کمک میکند، بلکه از تشکیل مجدد پلاکهای چربی و نیاز دوباره به مداخلات درمانی پیشگیری خواهد کرد.مزایای استنت قلب نسبت به سایر روش های درمانی
استنت گذاری قلب در بسیاری از موارد بهعنوان جایگزینی ایمن و مؤثر برای عمل قلب باز به کار میرود. عمل قلب باز معمولاً با برش قفسه سینه، بیهوشی عمومی و دوران نقاهت طولانی همراه است و خطراتی مانند خونریزی شدید، عفونت و ضعف جسمانی پس از عمل را بهدنبال دارد. در مقابل، استنتگذاری یک روش کمتهاجمی است که بدون نیاز به برش وسیع و تنها از طریق ورود یک کاتتر از رگ کشاله ران یا دست انجام میشود. این رویکرد نهتنها مدت بستری در بیمارستان را به حداقل میرساند، بلکه بیمار سریعتر به فعالیتهای روزمره بازمیگردد.از سوی دیگر، در بسیاری از بیماران که طبق نظر برخی پزشکان نیاز به عمل قلب باز دارند، دکتر عارف فاتحی با مهارت و تجربه خود توانسته است با استفاده از آنژیوپلاستی و استنت گذاری انسدادهای عروقی را برطرف کند. این موضوع به بیماران این امکان را میدهد که بدون تحمل سختیها و عوارض عمل باز، از یک درمان مؤثر و کمخطر بهرهمند شوند. در نتیجه، استنت گذاشتن در قلب نهتنها کیفیت زندگی بیماران را حفظ میکند، بلکه با کاهش ریسکها و کوتاه کردن زمان بهبودی، برتری قابل توجهی نسبت به جراحی قلب باز دارد.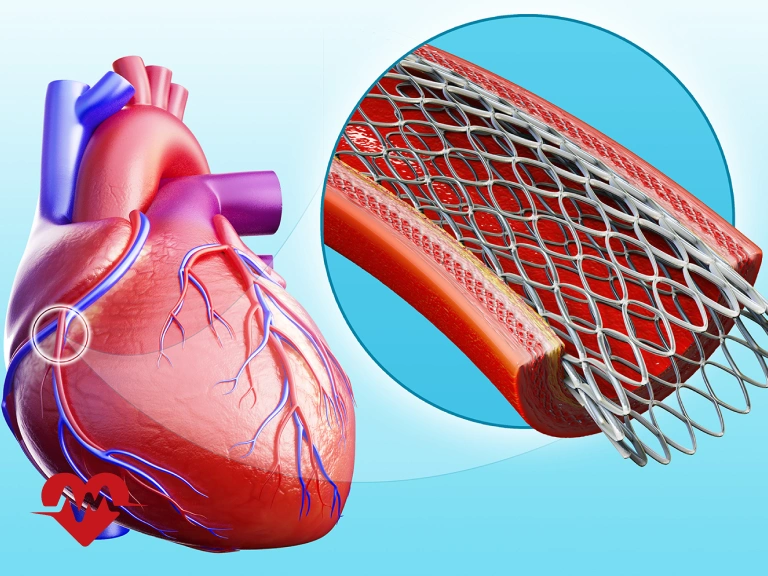
معایب استنت قلب
استنت گذاری قلب اگرچه یکی از روشهای کمتهاجمی و بسیار مؤثر برای درمان انسداد عروق کرونر محسوب میشود، اما محدودیتها و معایب خاصی دارد که آگاهی از آنها به بیماران و خانوادههایشان کمک میکند تصمیم آگاهانهتری بگیرند. برخی از این معایب عبارتند از:- احتمال تنگی مجدد عروق (Restenosis): در برخی بیماران، با گذشت زمان بافت اضافی در محل استنت رشد میکند و باعث تنگی مجدد رگ میشود. این مسئله بیشتر در استنتهای فلزی ساده (Bare-metal stents) دیده میشود، در حالی که در استنتهای دارویی (Drug-eluting stents) احتمال آن کمتر است اما همچنان صفر نیست.
- تشکیل لخته و ترومبوز استنت: یکی از نگرانیهای اصلی پس از استنتگذاری، ایجاد لخته خون در محل استنت رگ است که میتواند منجر به انسداد ناگهانی رگ و حتی سکته قلبی شود. به همین دلیل مصرف داروهای ضدانعقاد (مانند کلوپیدوگرل یا آسپیرین) بهطور منظم و طولانیمدت ضروری است.
- نیاز به مصرف طولانیمدت داروهای رقیقکننده خون: این داروها احتمال ترومبوز را کاهش میدهند، اما خطر خونریزی در دستگاه گوارش، مغز یا سایر اندامها را افزایش میدهند. بیماران باید از مصرف خودسرانه داروهای ضدالتهابی یا گیاهی که ریسک خونریزی را بالا میبرند پرهیز کنند.
- عدم کارایی در موارد پیچیده: در بیمارانی که دچار گرفتگیهای متعدد، طولانی یا کاملاً مسدودشده (Chronic Total Occlusion) هستند، استنت گذاری در قلب همیشه جواب نمیدهد و در بسیاری از این موارد جراحی بایپس عروق کرونر (CABG) گزینه مناسبتر است.
- مداخلات احتمالی در آینده: وجود استنت ممکن است در برخی موارد، انجام مجدد آنژیوپلاستی یا حتی جراحی قلب باز را پیچیدهتر کند. همچنین در صورت نیاز به MRI یا برخی روشهای تصویربرداری پیشرفته، نوع استنت باید بررسی شود تا مشکلی ایجاد نشود.
- عدم درمان علت زمینهای: استنت رگ تنها انسداد موجود را باز میکند، اما بیماری آترواسکلروز (تصلب شرایین) که عامل اصلی تنگی عروق است همچنان باقی میماند. بنابراین بیماران باید سبک زندگی خود را تغییر دهند؛ شامل رژیم غذایی سالم، ترک دخانیات، کنترل قند و فشار خون، و فعالیت بدنی منظم. در غیر این صورت احتمال گرفتگی مجدد رگهای دیگر وجود دارد.
عوارض استنت گذاری قلب
استنت گذاری کرونری روشی ایمن و کمتهاجمی است، اما مانند هر مداخله پزشکی میتواند با عوارضی همراه باشد. آشنایی دقیق با این موارد به تشخیص بهموقع علائم هشدار کمک میکند:- عوارض محل دسترسی (Access site): خونریزی و هماتوم در کشالهران یا مچ دست شایعتریناند. در دست، اسپاسم شریان رادیال میتواند درد و گزگز انگشتان ایجاد کند؛ در کشالهران، سوراخگیری بالاتر از حد ممکن است به پسودوانوریسم یا فیستول شریانیوریدی منجر شود. تورم پیشرونده، درد شدید، تپشدار شدن توده یا کبودی وسیع نیاز به ارزیابی سریع دارد.
- آسیب عروق کرونر: عبور سیم و بالون میتواند به دیسسکشن (شکافت) یا پرفوراسیون (سوراخشدن) رگ منجر شود. پیامد آن ایسکمی حاد، درد قفسه سینه و در موارد نادر تامپوناد قلبی است. درمان شامل استنت نجاتبخش، بالونزدن طولانی یا در موارد خاص تخلیه مایع پریکارد است.
- واکنشهای آلرژیک: حساسیت به ماده حاجب یددار یا به اجزای استنت (مثلاً نیکل/کبالت-کرومیوم) میتواند از کهیر و خارش تا تنگی نفس و افت فشار خون متغیر باشد. سابقه آلرژی باید پیشاپیش مطرح شود تا پروتکلهای پیشگیری (پرمِدیکیشن) اعمال گردد.
- آسیب کلیوی مرتبط با ماده حاجب (Contrast-associated AKI): در افراد با بیماری کلیوی زمینهای، دیابت یا دهیدراتاسیون، خطر افزایش مییابد. پایش کراتینین، هیدراتاسیون کافی و محدودکردن حجم ماده حاجب از اصول پیشگیری است. درباره تعدیل برخی داروها (مثل متفورمین در بیماران پرریسک) تصمیم با پزشک است.
- اختلالات ریتم قلب: تحریک عروق طی مداخله میتواند برادیکاردی، بلوکهای گذرا، یا آریتمیهای بطنی/دهلیزی ایجاد کند؛ غالباً کوتاهمدتاند و با مانیتورینگ و درمانهای داخلآزمایشگاهی کنترل میشوند.
- پدیده Slow/No-reflow: با وجود باز بودن رگ اصلی، جریان مویرگی ناکافی میشود؛ معمولاً بهدلیل اسپاسم میکروواسکولار یا ریزآمبولی پلاکی. بروز آن با درد قفسه سینه و تغییرات ECG همراه است و با وازودیلاتورهای داخلعروقی و بهینهسازی تکنیک درمان میشود.
- آمبولیزاسیون دیستال و انسداد شاخههای جانبی: جابهجایی ذرات پلاک یا لخته میتواند شاخههای کوچک را مسدود کند و میوکارد اینفراکشنهای کوچک ایجاد شود. انتخاب تکنیک مناسب (مثلاً استراتژیهای محافظت از شاخه جانبی) ریسک را کاهش میدهد.
- تنگی مجدد داخل استنت (In-stent Restenosis): پیامد هیپرپلازی انتیمال یا ناکافیبودن گسترش استنت است و معمولاً با بازگشت تدریجی آنژین تظاهر میکند. تشخیص با تستهای غیرتهاجمی/آنژیو و درمان با بالونهای دارویی یا استنت مجدد انجام میشود.
- عفونتها: عفونت محل ورود کاتتر نادر است اما با قرمزی، گرمی، ترشح یا تب همراه میشود و نیاز به معاینه دارد.
- تابش اشعه: دوز پرتوگیری معمول کم است، ولی در موارد پیچیده و زمانهای فلوروسکوپی طولانی باید اصول حفاظت در برابر اشعه رعایت شود.