برای رزرو نوبت تماس بگیرید: ۹۸۹۹۲۴۶۴۶۹۰۲+ - ۹۸۹۳۰۴۰۳۵۴۶۹+

استنت قلب
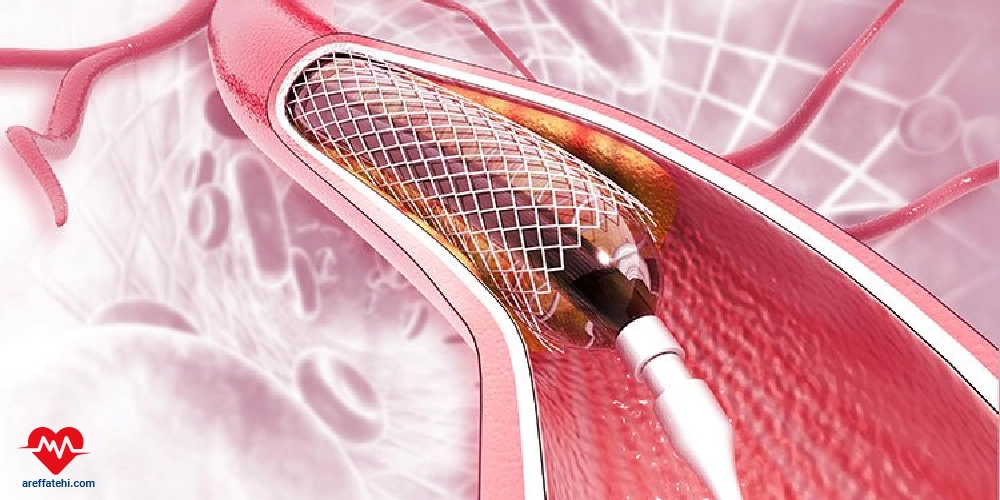
پلیمری است که درون شریانهای تنگ یا مسدود شده قلب قرار میگیرد تا جریان خون را بهبود بخشد. این روش در درمان بیماری عروق کرونر به کار میرود که در آن تجمع پلاکهای چربی باعث تنگی شریانها و کاهش خونرسانی به قلب میشود. استنت پس از باز شدن شریان توسط آنژیوپلاستی، در محل قرار میگیرد تا از انسداد مجدد جلوگیری کند. برخی استنتها دارو آزاد میکنند تا از رشد مجدد سلولهای شریانی پیشگیری کنند. استفاده از استنت علائمی مانند درد قفسه سینه و تنگی نفس را کاهش میدهد.
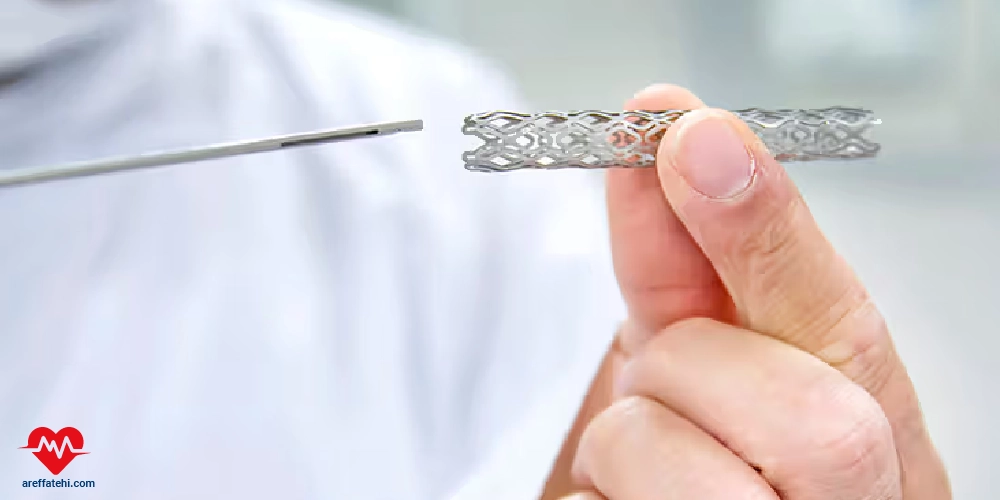
استنت قلب یک لولهی کوچک فلزی یا پلیمری است که درون شریانهای تنگ یا مسدود شده قلب قرار میگیرد تا جریان خون را بهبود بخشد. این روش در درمان بیماری عروق کرونر به کار میرود که در آن تجمع پلاکهای چربی باعث تنگی شریانها و کاهش خونرسانی به قلب میشود. استنت پس از باز شدن شریان توسط آنژیوپلاستی، در محل قرار میگیرد تا از انسداد مجدد جلوگیری کند. برخی استنتها دارو آزاد میکنند تا از رشد مجدد سلولهای شریانی پیشگیری کنند. استفاده از استنت علائمی مانند درد قفسه سینه و تنگی نفس را کاهش میدهد.
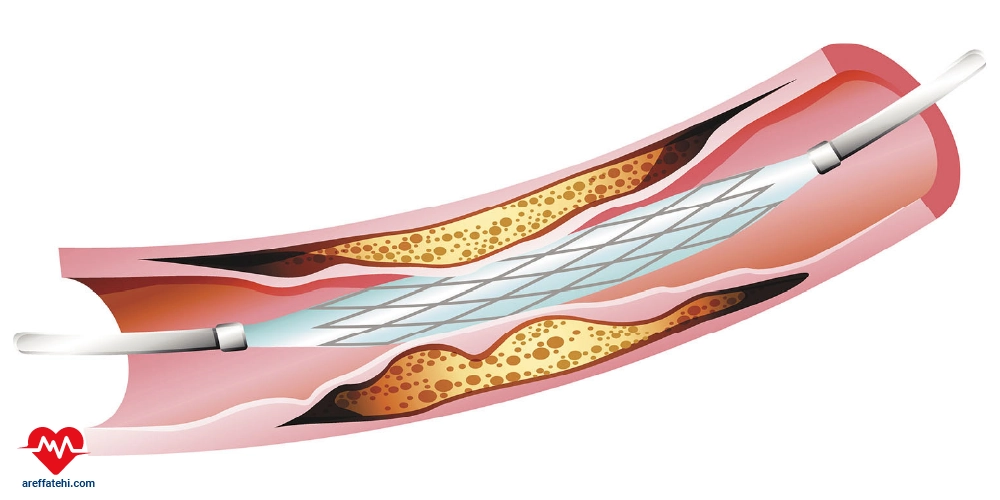
انواع استنت قلب و کاربرد های آن ها
استنت قلب در انواع مختلفی وجود دارد که هر یک برای شرایط خاصی از بیماران مناسب است. انتخاب نوع مناسب استنت به عوامل متعددی مانند وضعیت بیمار، نوع و محل تنگی عروق بستگی دارد.
استنت درمان دوگانه (DTS): استنت درمان دوگانه یا (Dual Therapy Stent) ترکیبی از دو نوع درمان است: یک لایه دارویی که از عود کردن شریان جلوگیری میکند و یک لایه پوششدهنده که باعث سریع شدن روند ترمیم طبیعی میشود. این استنتها برای کاهش التهاب و بهبود بافت عروقی بعد از جاگذاری استنت به کار میروند. DTS در واقع ترکیبی از استنتهای دارویی و فلزی است تا خطر انسداد مجدد را کاهش دهد.
استنتهای مهندسی زیستی: این نوع استنتها با آنتیبادی پوشانده شدهاند و روند ترمیم طبیعی را تسریع میکنند. این استنتها به گونهای طراحی شدهاند که واکنشهای ایمنی را کاهش دهند و از انسداد دوباره جلوگیری کنند. برخی از استنتهای مهندسی زیستی همچنین با داروهای آزادشونده ترکیب شدهاند تا از رشد بافت غیرطبیعی نیز جلوگیری کنند.
استنت عروقی قابل جذب (BVS): استنت BVS یا Bioresorbable Vascular Scaffold نوعی استنت است که پس از باز کردن شریان، جذب بدن میشود. این استنتها پس از چند سال در بدن حل میشوند و به بازگشت انعطاف عروق کمک میکند. BVS برای بیمارانی که نیاز به یک راهحل موقتی دارند مفید است.
استنتهای دارویی (DES): استنت Drug-Eluting Stent به تدریج داروهایی را آزاد میکند تا از رشد غیرطبیعی بافت جلوگیری شود. این داروها ضد تکثیر سلولی هستند. DES بهویژه برای بیمارانی که در معرض خطر انسداد مجدد شریان میباشند، انتخاب مناسبی است و بهطور گستردهای مورد استفاده قرار میگیرند.
استنتهای تماما فلزی (BMS): این نوع استنتها به طور دائمی در شریان باقی میمانند. این نوع استنت بدون دارو است و وظیفه اصلی آن باز نگهداشتن شریان است. این استنتها ارزانتر هستند اما ریسک تشکیل زخم و انسداد مجدد را به همراه دارند.
چه کسانی به استنت قلب نیاز دارند؟
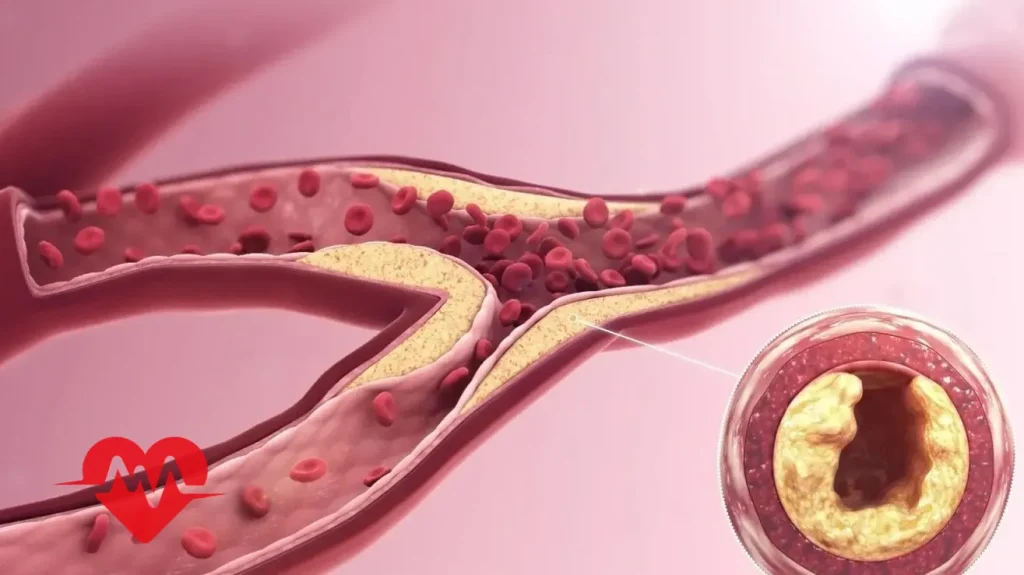
بیمارانی که به استنت قلب نیاز دارند، بیشتر دچار تنگی یا انسداد عروق کرونر هستند. یعنی شریانهایی که خون غنی از اکسیژن را به قلب میرسانند. تجمع پلاکهای چربی، کلسترول و سایر مواد در دیواره عروق میتواند منجر به کاهش جریان خون به قلب، درد قفسه سینه (آنژین) یا حمله قلبی شود. استنت به باز نگه داشتن این عروق کمک میکند و جریان خون را بهبود میبخشد. استفاده از استنت قلب برای بیماران زیر معمول است:
بیماران با بیماری عروق کرونر (CAD): شایعترین افرادی که به استنت نیاز دارند، کسانی هستند که به دلیل انسداد عروق کرونر دچار درد قفسه سینه یا سایر علائم قلبی میشوند. با استفاده از استنت میتوان شریان آنها را باز نمود و علائم را کاهش داد.
بیماران با سابقه حمله قلبی: حملات قلبی بیشتر به دلیل انسداد کامل یا تقریبی یک یا چند شریان رخ میدهد. در چنین مواردی، استنتگذاری میتواند جریان خون به ناحیه آسیبدیده را بازیابی کند و از حملات بعدی جلوگیری کند.
بیماران با آنژین ناپایدار: این بیماران دچار درد قفسه سینهای هستند که به طور ناگهانی شروع میشود و به استراحت یا دارو پاسخ نمیدهد. استنت در این موارد به بهبود جریان خون و کاهش خطر حملات قلبی کمک میکند.
بیمارانی که کاندید جراحی بایپس نیستند: در برخی موارد که جراحی بایپس عروق کرونر برای بیمار خطرناک است یا به دلایل دیگر انجام نمیشود، استنتگذاری بهعنوان جایگزینی مناسب مطرح میشود.
همچنین بیماران مبتلا به تنگی عروق پس از جراحی بایپس یا بیمارانی که به درمان دارویی پاسخ مناسبی نمیدهند نیز ممکن است به استنت نیاز داشته باشند.
نحوه تشخیص پزشک به استفاده از استنت قلب
تشخیص نیاز به استفاده از استنت توسط پزشک بر اساس بررسیهای دقیق پزشکی و آزمایشهای تخصصی صورت میگیرد. اولین گام در فرآیند تشخیص، ارزیابی بالینی بیمار است. پزشک با توجه به علائم بیمار مانند درد قفسه سینه (آنژین)، تنگی نفس، خستگی غیر عادی یا علائم حمله قلبی، تشخیص اولیه میدهد. در صورتی که علائم به وجود مشکل در عروق کرونر اشاره داشته باشند، بررسیهای دقیقتری انجام میشود.
یکی از روشهای رایج برای تشخیص انسداد عروق، آزمایش استرس قلبی است. در این روش، بیمار تحت فعالیت بدنی یا داروهایی قرار میگیرد که باعث افزایش ضربان قلب و جریان خون میشوند. این آزمایش به پزشک کمک میکند تا ببیند آیا جریان خون به قلب به اندازه کافی است یا خیر. در صورت مشاهده ناهنجاری، مرحله بعدی برای تشخیص انسداد استفاده میشود.
مهمترین روش تشخیصی که پزشک به کمک آن تصمیم به استفاده از استنت میگیرد، آنژیوگرافی کرونر است. در این پروسه، یک کاتتر نازک از طریق شریانهای پا یا دست وارد عروق کرونر میشود. سپس با تزریق ماده حاجب، تصاویر دقیقی از شریانهای قلبی تهیه میشود. این تصاویر به پزشک نشان میدهند کدام شریانها و به چه میزان مسدود شدهاند.
پس از ارزیابی نتایج آنژیوگرافی، پزشک تصمیم میگیرد که آیا استنتگذاری مناسب است یا خیر. اگر انسداد به حدی باشد که جریان خون مختل شود و علائم بیمار شدید باشد از استنت استفاده میشود. این تصمیم با در نظر گرفتن شرایط فردی بیمار مانند سن، سابقه بیماری قلبی و وضعیت عمومی صورت میگیرد.
هزینه های عمل استنت قلب: عوامل مؤثر و جزئیات
عوامل متعددی بر هزینه استنت قلب تأثیر میگذارند. این عوامل میتوانند شامل موارد زیر باشند:
- نوع استنت: استنتهای دارویی (DES) گرانتر از استنتهای فلزی ساده (BMS) هستند، زیرا این استنتها پوشش دارویی دارند که برای پیشگیری از انسداد مجدد طراحی شده است. استنتهای قابل جذب (BVS) نیز بهدلیل تکنولوژی پیشرفته و مواد زیستسازگارشان هزینه بالاتری دارند.
- تکنولوژی و مواد سازنده: استنتهای بیولوژیکی و قابل جذب که از مواد پیشرفتهتری ساخته شدهاند، هزینه بالاتری دارند. این استنتها به دلیل تکنولوژی پیچیدهتری که برای جذب و بهبود عملکرد شریان دارند، گرانتر از استنتهای فلزی ساده هستند.
- هزینههای بیمارستانی: هزینه بیمارستان برای انجام آنژیوپلاستی و استنتگذاری شامل هزینههای اتاق عمل، تجهیزات پزشکی، مراقبتهای پرستاری، داروها و خدمات پس از عمل است. در بیمارستانهای مختلف، این هزینهها میتوانند متفاوت باشند.
- هزینههای پزشکی و پیگیریها: مشاورههای پزشکی، آزمایشهای پیش از عمل، داروهای پس از عمل و پیگیریهای دورهای پس از استنتگذاری میتوانند بر هزینه کلی درمان تاثیرگذار باشند.
- موقعیت جغرافیایی: هزینه استنتگذاری در کشورهای مختلف و حتی در مناطق مختلف یک کشور میتواند متفاوت باشد. هزینه خدمات بهداشتی و درمانی، دستمزد پزشکان و امکانات موجود در بیمارستانها نقش زیادی در قیمت نهایی دارند.
- شرکت تولید کننده استنت: برند و نام شرکت تولیدکننده استنت نیز میتواند تأثیر زیادی بر قیمت آن داشته باشد. استنتهای تولید شده توسط برندهای معتبر قیمت بالاتری دارند.
- پوشش بیمهای: نوع و میزان پوشش بیمهای نیز بر هزینه نهایی استنتگذاری تاثیر میگذارد. برخی بیمهها هزینه استنتهای گرانتر را پوشش نمیدهند یا تنها بخش محدودی از هزینهها را جبران میکنند.
پوشش بیمه ای برای استنت قلب: چه چیزهایی را شامل می شود؟
بیمه به طور کلی هزینههای مربوط به عمل استنتگذاری و مراقبتهای بعد از آن را پوشش میدهد. این پوشش میتواند بسته به نوع بیمه و شرایط خاص هر فرد متفاوت باشد اما بهطور کلی، موارد زیر در پوشش بیمهای استنت قلب گنجانده میشود:
هزینه عمل جراحی و خدمات بیمارستانی: بیمهها هزینههای مربوط به بستری شدن در بیمارستان، اتاق عمل، دستمزد پزشک و هزینههای پرستاری و مراقبتهای پس از عمل را پوشش میدهند.
هزینه استنتها و لوازم پزشکی: بسیاری از بیمهها هزینه استنتها را تحت پوشش قرار میدهند اما نوع استنت و برند آن میتواند بر میزان پوشش بیمه تأثیر بگذارد. استنتهای دارویی هزینه بالاتری دارند و ممکن است برخی بیمهها هزینه کامل آنها را پوشش ندهند.
آزمایشها و مشاورههای پیش از عمل: آزمایشهای تشخیصی مانند آنژیوگرافی، اکوکاردیوگرافی، آزمایش خون و مشاورههای پزشکی قبل از عمل تحت پوشش بیمه قرار دارند.
داروهای پس از عمل: داروهایی که بیمار پس از عمل استنت قلب باید مصرف کند از جمله داروهای رقیقکننده خون، داروهای کاهشدهنده کلسترول و داروهای ضد التهابی، به طور معمول تحت پوشش بیمه قرار دارند. همچنین، داروهایی که برای پیشگیری از لخته خون و عوارض بعد از استنتگذاری تجویز میشوند به طور کلی پوشش داده میشوند.
پیگیریهای پس از عمل: جلسات پیگیری، آزمایشهای دورهای و مشاورههای پزشکی پس از استنتگذاری شامل بیمه میشود. این جلسات برای ارزیابی عملکرد استنت و وضعیت عمومی قلب بیمار ضروری است.
تجهیزات و لوازم پزشکی اضافی: برخی بیمهها ممکن است هزینه تجهیزات پزشکی اضافی مانند کاتتر، داروهای تزریقی یا دیگر لوازم پزشکی مورد استفاده در حین عمل را پوشش دهند.
اقدامات پیش از عمل استنت قلب
اقدامات مورد نیاز برای عمل استنت قلب به طور دقیق شامل سه مرحله اصلی است: آمادگی پیش از عمل، روند عمل استنتگذاری و مراقبتهای پس از عمل. جهت آمادگی پیش از عمل، بایستی نکات زیر رعایت شوند:
مشاوره پزشکی و ارزیابی وضعیت بیمار: قبل عمل پزشک سابقه بیماری، داروهای مصرفی و وضعیت کلی بیمار را بررسی میکند. اگر بیمار داروهایی مانند رقیقکنندههای خون (مانند وارفارین یا آسپرین) مصرف میکند، پزشک ممکن است آنها را موقتاً قطع یا تغییر دهد.
آزمایشات قبل از عمل: برای ارزیابی سلامت قلب، آزمایشات مختلفی انجام میشود که شامل نوار قلب (ECG)، آزمایش خون و در موارد خاص، اکوکاردیوگرافی (تست استرس) است.
آمادگی فیزیکی: ممکن است بیمار ملزم به ناشتا بودن پیش از عمل باشد. در این صورت بیمار باید از مصرف غذا و نوشیدنی خودداری کند.
مراقبت های پس از عمل استنت قلب
پس از عمل استنتگذاری، به منظور بهبود نتایج درمانی و کاهش عوارض و دوران نقاهت، رعایت چند نکته ضروری است:
بستری کوتاه مدت: پس از عمل، بیمار چند ساعت تا یک شب تحت نظر قرار میگیرد تا علائم حیاتی و وضعیت قلبی او بررسی شود.
استراحت و محدودیتهای حرکتی: بیمار باید از انجام فعالیتهای سنگین برای چند روز خودداری کند. همچنین توصیه میشود که از رانندگی و بلند کردن اجسام سنگین تا چند روز پس از عمل اجتناب شود.
داروها: مصرف منظم داروهای رقیقکننده خون مانند آسپرین یا کلوپیدوگرل برای جلوگیری از تشکیل لختههای خون روی استنت ضروری است. این داروها باید طبق دستور پزشک و برای مدت تعیین شده مصرف شوند.
تغییر سبک زندگی: ترک سیگار، کنترل کلسترول و فشار خون و رعایت یک رژیم غذایی سالم از اقداماتی است که برای بهبود نتایج طولانیمدت استنت ضروری هستند.
رژیم غذایی مناسب پس از عمل استنت قلب
رعایت یک رژیم غذایی مناسب، نقش مهمی در بهبودی و جلوگیری از عود دوباره مشکلات قلبی ایفا میکند. هدف این رژیم، کاهش فشار قلب، بهبود عروق، کنترل کلسترول و فشار خون و جلوگیری از ایجاد لخته است. اجزای کلیدی یک رژیم سالم عبارتاند از:
کاهش مصرف چربیهای ناسالم: باید از مصرف چربیهای اشباع مانند چرب گوشت، کره، خامه و پنیر و روغن جامد اجتناب شود. همچنین چربیهای ترانس که در غذاهای فرآوری شده مانند مارگارین، فستفود و کیک و شیرینی بسیار مضر هستند.
مصرف چربی سالم: جهت کاهش سطح کلسترول، چربیهای غیر اشباع همانند روغن زیتون، روغن کانولا، آووکادو و مغزها مثل بادام و گردو مصرف شوند. اسیدهای چرب امگا3 نیز در ساردین، تن و سالمون و ماهیهای چرب یافت شده و باید دو تا سه بار در هفته مصرف شوند.
افزایش مصرف فیبر: غلات کامل مانند جو، نان سبوس دار و برنج قهوهای جهت کاهش کلسترول و کنترل قند خون، سبزیجات و میوهها به تعداد 5 تا 7 واحد در روز و حبوبات، باعث سلامت قلب میشود.
کاهش مصرف نمک: مصرف بیش از حد نمک باعث ایجاد فشار خون میشود . توصیه میشود مصرف نمک به کمتر از 5 گرم در روز کاهش داده شود.
مصرف پروتئین سالم: پروتئینهایی مانند مرغ بدون پوست، ماهی، تخم مرغ و لبنیات کم چرب جزو پروتئینهای کمچرب هستند. همچنین پروتئین گیاهی مانند توفو، سویا و حبوبات مفید هستند.
اجتناب از قندهای ساده و فرآوری شده: باید از مصرف نوشیدنی های شیرین، دسر و شیرینیجات اجتناب کنید، زیرا باعث دیابت نوع 2 و افزایش وزن میشود که برای قلب مضر است.
مصرف مایعات کافی: حدود 6 تا 8 لیوان آب در روز جهت تامین هیدراتاسیون به بهبود عملکرد قلب کمک میکند.
محدودیت مصرف الکل: مصرف الکل باید به حداقل برسد. حد مصرف مجاز توصیه شده یک واحد در روز برای زنان و 2 واحد در روز برای مردن است.
کنترل حجم غذا: وعدههای کوچکتر و متعدد از وعدههای بزرگ بهتر است و به بهبود هضم و کاهش فشار روی قلب کمک میکند.
جهت دریافت مشاوره، اطلاعات خود را وارد کنید
فرآیند عمل و قرار دادن استنت قلب
روند عمل استنتگذاری به صورت مرحله به مرحله و با دقت انجام میشود. در این فرآیند، پزشک از تکنیکهای کمتهاجمی استفاده میکند تا شریان مسدود شده را باز کرده و استنت را در محل قرار دهد. این مراحل به شرح زیر است:
- بیحسی موضعی و آرامبخش: پزشک ناحیهای که از آن کاتتر وارد بدن میشود ( کشاله ران یا بازو) را بیحس میکند. برخی از بیماران ممکن است به آرامبخشها یا داروهای ضد اضطراب نیاز داشته باشند تا احساس راحتی کنند.
- وارد کردن کاتتر: پزشک از طریق یک شریان اصلی، یک کاتتر نازک و بلند را وارد بدن میکند. این کاتتر به سمت شریانهای کرونر هدایت میشود، جایی که انسداد وجود دارد. این فرآیند تحت نظارت تصاویر رادیوگرافی(آنژیوگرافی) انجام میشود.
- آنژیوگرافی: پس از ورود کاتتر، یک ماده حاجب از طریق آن تزریق میشود تا تصاویر دقیقی از وضعیت شریانها به دست آید. این تصاویر کمک میکنند تا موقعیت دقیق انسداد و میزان مسدودیت شریانها مشخص شود.
- استفاده از بالن و باز کردن شریان: پس از شناسایی انسداد، پزشک یک بالن کوچکی که روی کاتتر قرار دارد را به محل انسداد هدایت میکند. سپس، بالون به آرامی باد میشود تا شریان را باز کند و پلاک یا چربی انباشته شده در دیواره شریان را فشرده کند. این مرحله به طور موقت شریان را باز میکند و جریان خون را بهبود میبخشد.
- قرار دادن استنت: پس از باز شدن شریان با بالن، استنت فلزی که به صورت فشرده روی بالون قرار دارد، به محل انسداد منتقل میشود. هنگامی که بالون باد میشود، استنت به دیواره شریان چسبیده و آن را در موقعیت باز نگه میدارد.
- کاهش فشار و خارج کردن کاتتر: پس از قرار دادن استنت، بالون خالی میشود و کاتتر همراه با بالون خارج میشود. حالا شریان به طور دائم باز نگه داشته میشود.
نقش استنت قلب در درمان بیماری های قلبی عروقی
استنتها نقش اساسی در درمان بیماریهای قلبی عروقی ایفا میکنند. آنها به باز کردن شریانهای مسدود شده، جلوگیری از انسداد مجدد، کاهش علائم و بهبود کیفیت زندگی بیماران کمک میکنند. استنتها به منظور فرآیندهای مختلف مورد استفاده قرار میگیرند:
باز نگه داشتن شریانها: استنتها پس از عمل آنژیوپلاستی،در شریانها قرار میگیرند تا آنها را باز نگه دارند. بدون استنت، شریانها ممکن است دوباره مسدود شوند، اما استنت کمک میکند تا شریان باز بماند و جریان خون به قلب بهبود یابد.
جلوگیری از انسداد مجدد: یکی از چالشهای اصلی درمان بیماریهای عروقی، بروز مجدد انسداد پس از آنژیوپلاستی است. استنتها، به ویژه استنتهای دارویی، مواد دارویی آزاد میکنند که از رشد دوباره بافتها و پلاکها در محل انسداد جلوگیری میکند.
کاهش علائم و بهبود کیفیت زندگی: استنتها به طور قابل توجهی میتوانند علائم بیماران مبتلا به بیماریهای قلبی عروقی، مانند درد قفسه سینه و تنگی نفس را کاهش دهند و کیفیت زندگی بیمار را بهبود بخشند. این بهبود علائم پس از عمل استنتگذاری قابل مشاهده است.
پیشگیری از حملات قلبی: در بیمارانی که دارای انسداد شدید در شریانهای کرونر هستند، استفاده از استنت میتواند از حمله قلبی جلوگیری کند. این استنتها جریان خون کافی به عضله قلب را تأمین میکنند و از آسیب جدی به قلب جلوگیری میکنند.
جایگزینی برای جراحی بایپس: در برخی موارد، استفاده از استنت به عنوان یک جایگزین کمتهاجم برای جراحی بایپس عروق کرونر پیشنهاد میشود. برای بیمارانی که شرایط جراحی را ندارند یا نمیخواهند تحت جراحی قرار بگیرند، استنتگذاری یک راهحل مؤثر است.
مزایا و معایب استنت قلب
استنتگذاری یک روش درمانی کمتهاجم است. همانند تمامی روشهای درمان، استنتگذاری نیز مزایا و معایب مختلفی به همراه دارد که در ادامه شرح داده شده است:
مزایا
این روش نیاز به جراحی ندارد و از تهاجم و دوران نقاهت کمی برخوردار است. استنت ها نیز به بهبود سریع جریان خون کمک میکنند. در کنار اینها نیز علائم را کاهش داده و کیفیت زندگی بیمار را بهبود میدهد. استنتگذاری همچنین میتواند از وقوع حملات قلبی جلوگیری کند.
معایب
در استنتگذاری، عوارضی مانند تمامی روشهای درمانی وجود دارد. خطر انسداد مجدد به ویژه در میان بیمارانی که از استنت ساده استفاده میکنند، زیاد است. استفاده نادرست داروها نیز میتواند منجر به خونریزی یا لختگی شود. در برخی موارد استنت به شریان آسیب میرساند و هزینه بالای آن ممکن است برای بیماران مشکل ساز باشد.
استنت قلب دارویی یا غیر دارویی، کدام یک بهتر است؟
استنتهای دارویی (DES) به دلیل خاصیت دارویی خود، خطر انسداد مجدد شریان را کاهش داده و به طولانیمدت مؤثرتر هستند. با این حال، هزینه بالاتری دارند و نیاز به مراقبتهای دارویی طولانیمدت دارند. در مقابل، استنتهای غیر دارویی (BMS) هزینه پایینتری دارند و برای بیمارانی که نمیخواهند از داروهای طولانیمدت استفاده کنند مناسبتر هستند، ولی خطر انسداد مجدد در آنها بالاتر است.
استنت دارویی(DES): سطح این استنتها با دارو پوشیده شده است. داروهایی مانند پاکلیتاکسل یا سیلاردول به آرامی از سطح استنت آزاد میشوند و از انسداد جلوگیری میکنند. ریسک انسداد در این استنت پایینتر است. همچنین بیمارانی که از استنت دارویی استفاده میکنند نیاز به استفاده از داروهای رقیق کننده خون در طولانی مدت نیاز دارند که به باز ماندن استنت کمک میکند. این استنتها باعث بهبودی سریعتر شده و هزینه بالاتری دارند.
استنت غیر دارویی(BMS): بر سطح این استنتها هیچ داروی خاصی وجود ندارد و صرفا عمل باز کردن شریان را انجام میدهند. این استنتها خطر بالاتری نسبت به انسداد مجدد شریان دارند. برای این استنتها استفاده از داروهای رقیق کننده در کوتاهمدت کافی است، اما همچنان خطر انسداد مجدد بالاست. به همین دلیل ممکن است نیاز به درمان های بیشتر جهت جلوگیری از انسداد باشد. همچنین این استنتها ارزانتر و مقرون به صرفهتر اند.
عوارض احتمالی استنت قلب و نحوه مدیریت آن
عوارض استنتگذاری قلبی، اگرچه نادر هستند، میتوانند جدی باشند. با این حال، اکثر این مشکلات با مراقبتهای پزشکی دقیق و پیشگیری از مشکلات پیش از عمل قابل مدیریت هستند. مصرف منظم داروها، پیگیریهای منظم پزشکی و رعایت دستورات پزشک، میتوانند از بروز بسیاری از این عوارض جلوگیری کنند و به بهبود سریعتر بیماران کمک کنند. در اینجا، عوارض احتمالی استنت قلب و نحوه مدیریت آن به تفصیل شرح داده شده است:
انسداد مجدد: یکی از شایعترین عوارض انسداد مجدد است. درصورت عدم استفاده از استنت دارویی، ممکن است در آینده به آنژیوپلاستی یا استنتگذاری دوباره نیاز شود.
لخته خون: استنت میتواند باعث لخته خون شود، برای جلوگیری از آن باید از داروهای ضد انعقاد استفاده شود.
خونریزی: احتمال خطر خونریزی داخلی یا خارجی به ویژه در محل ورود کاتتر، به دلیل استفاده از داروهای رقیق کننده وجود دارد.
عفونت: به دلیل مراقبت بهداشتی نامناسب، ممکن است عفونت رخ دهد. استفاده از آنتیبیوتیکها قبل و بعد عمل ضروری است.
آسیب به شریان در حین عمل: ممکن است کاتتر به دیواره شریان آسیب بزند. در این صورت با استفاده از تکنیکهای مختلف یا مداخلات جراحی شریان ترمیم میشود.
پرفوراسیون شریان: ممکن است حین ورود کاتتر شریان سوراخ شود. در اینصورت با جراحی یا بایپس یا چسب شریانی از خونریزی جلوگیری میشود.
عوارض ریوی و قلبی: ممکن است در اثر استنتگذاری یا مصرف داروها، مشکلات ریوی و قلبی برای بیمار ایجاد شود. در این صورت پزشک داروهای ضد آریتمی یا تنفسی تجویز میکند.
التهاب یا درد محل استنت: در صورت التهاب ناشی از استتگذاری، میتوان از داروهای ضدالتهاب استفاده نمود.
آسیب به بافت قلبی: در شرایط نادر استنت ممکن است به بافت قلبی آسیب برساند. در این صورت مراقبتهای فوری و داروهای ضد انعقاد و در موارد جدی، جراحی برای ترمیم بافت قلب صورت میپذیرد.
اثرات جانبی معمول پس از عمل استنت قلب چه چیزهایی هستند؟
بعد از عمل استنتگذاری قلبی، ممکن است برخی اثرات جانبی و علائم موقتی مشاهده شوند. این عوارض به دلیل فرآیند عمل، استفاده از داروها، یا واکنش بدن به استنت و مواد دارویی آن است. در اینجا به مهمترین اثرات جانبی بعد از عمل اشاره میشود:
- درد و حساسیت در محل ورود کاتتر
- خونریزی یا کبودی در محل ورود کاتتر
- خستگی و ضعف جسمی
- احساس درد در ناحیه قفسه سینه
- تنگی نفس
- تهوع و مشکلات گوارشی
- ورم و التهاب دست یا پاها
- تب خفیف
- تغییرات در فشار خون
تاثیرات مثبت و منفی استنت قلب در زندگی روزمره
استنت قلبی یکی از روشهای مؤثر در درمان بیماریهای عروقی است که به باز کردن شریانهای مسدود شده و بهبود جریان خون به قلب کمک میکند. این عمل برای بیمارانی انجام میشود که از آنژین صدری یا حمله قلبی رنج میبرند و مسدود شدن شریانها زندگی روزمره آنها را تحت تأثیر قرار داده است. استنتگذاری قلبی میتواند تأثیرات مثبت و منفی زیادی در زندگی روزمره بیماران داشته باشد.
تاثیرات مثبت استنت قلب
کاهش درد قفسه سینه (آنژین): بسیاری از بیماران پس از استنتگذاری، کاهش درد قفسه سینه و مشکلات تنفسی خود را متوجه میشوند. به این صورت آنها میتوانند که فعالیتهای روزمره خود را بدون درد یا احساس تنگی نفس انجام دهند.
بهبود کیفیت زندگی: با بازگشت جریان خون به قلب، سطح انرژی بیمار افزایش مییابد و قادر به انجام فعالیتهای جسمی روزانه میشود. این امر باعث بهبود قابل توجهی در کیفیت زندگی و احساس سلامتی کلی میشود.
افزایش فعالیت بدنی: بعد از استنتگذاری، بیماران میتوانند به تدریج فعالیتهای بدنی خود را افزایش دهند. این به معنی پیادهروی، دوچرخهسواری و حتی ورزشهای سبک است که به بهبود سلامت قلب و کاهش خطر بروز مشکلات قلبی کمک میکند.
کاهش اضطراب و استرس: بیماریهای قلبی با استرس و اضطراب همراه هستند. استنتگذاری میتواند این نگرانیها را کاهش دهد و احساس امنیت و راحتی بیشتری به بیمار بدهد.
احساس توانمندی دوباره: بسیاری از بیماران پس از انجام عمل استنتگذاری احساس میکنند که دوباره قادر به انجام کارهای روزمره و فعالیتهای اجتماعی خود هستند که باعث افزایش اعتماد به نفس آنها میشود.
تاثیرات منفی استنت قلب
نیاز به داروهای طولانیمدت: پس از استنتگذاری، بیماران نیاز به مصرف داروهای رقیقکننده خون و ضد انعقاد به مدت طولانی دارند. این میتواند خطرات خاصی مانند خونریزی را به همراه داشته باشد و محدودیتهایی در فعالیتهای روزمره ایجاد کند.
محدودیتهای فیزیکی در دوره نقاهت: هرچند استنتگذاری باعث بهبود قابل توجهی در تواناییهای جسمی میشود، اما در مدت زمان کوتاه پس از عمل، بیمار باید از فعالیتهای سنگین و ورزشهای شدید خودداری کند. این محدودیتها میتواند زندگی روزمره را در ابتدا مختل کند.
ریسک عوارض جانبی: به دنبال استنتگذاری ممکن است عوارضی مانند ری استنوز (انسداد مجدد شریان) یا لخته خون ایجاد شود که نیاز به درمانهای اضافی و مراقبتهای ویژه دارد. این مشکلات ممکن است اضطراب و نگرانی بیمار را دوباره برانگیزد.
مراقبتهای پزشکی منظم: بیمارانی که استنت قلبی دارند، نیاز به پیگیریهای منظم پزشکی، آزمایشهای دورهای و تغییر در سبک زندگی دارند. این میتواند فشار و استرس اضافی به بیمار وارد کند.
تغییر در سبک زندگی: برای حفظ سلامت قلب، بیمار ممکن است مجبور به تغییرات در رژیم غذایی، سبک زندگی و کاهش استرس شود. این تغییرات ممکن است در ابتدا سخت باشند، اما برای حفظ سلامت قلب ضروری هستند.
فاکتور های مؤثر بر موفقیت عمل استنت قلب
موفقیت عمل استنت قلب به عوامل متعددی بستگی دارد که هم شامل شرایط جسمانی بیمار و هم روش انجام عمل و مراقبتهای پس از آن میشود. در اینجا به فاکتورهای موثر بر موفقیت عمل استنت قلب بهطور جامع پرداختهایم:
انتخاب بیمار مناسب: انتخاب صحیح بیمار مهم است. بیمارانی که دچار تنگی شدید شریانهای کرونری هستند و دارو روی آنان جوابگو نبوده، کاندیدای مناسبی برای استنتگذاری هستند. افراد با بیماریهای زمینهای مانند دیابت، بیماریهای عروقی یا اختلالات انعقادی دچار مشکلات پیچیدهتر قلبی هستند، نیاز به ارزیابی دقیقتری دارند.
تجربه و مهارت پزشک: مهارت و تجربه جراح نقش کلیدی در موفقیت عمل استنت قلب دارد. پزشک باید بتواند دقیق محل انسداد را تشخیص دهد و استنت را در محل مناسب قرار دهد. همچنین مدیریت عوارض حین عمل مانند انسداد مجدد یا مشکلات مربوط به کاتتر نیز بر موفقیت نهایی اثر میگذارد.
نوع استنت: نوع استنت مورد استفاده نیز بر موفقیت عمل تاثیر دارد. بهطور کلی، استنتهای دارویی (DES) که با پوشش دارویی خاصی طراحی شدهاند از رشد مجدد بافت و انسداد شریان جلوگیری میکنند و نسبت به استنتهای فلزی ساده (BMS) عملکرد بهتری در بلندمدت دارند.
استفاده از تکنیکهای پیشرفته: استفاده از تکنولوژیهای پیشرفته مانند آنژیوگرافی با کیفیت بالا، فشارسنجی (FFR) و سونوگرافی درون عروقی (IVUS) به پزشک کمک میکند که مکان دقیق انسداد را شناسایی و اندازهگیری کند. این تکنیکها میتوانند دقت عمل استنتگذاری را افزایش داده و از بروز عوارض جلوگیری کنند.
پیروی از دستورات پزشک پس از عمل:پیروی دقیق بیمار از دستورات پزشک پس از عمل از عوامل کلیدی موفقیت عمل است. این شامل مصرف منظم داروهای ضد انعقاد، تغییرات در رژیم غذایی و افزایش فعالیت بدنی است. عدم رعایت این نکات میتواند به تشکیل لخته خون در محل استنت و بروز مشکلات جدی مانند حمله قلبی منجر شود.
کنترل عوامل خطر قلبی: بیمار باید پس از عمل به طور منظم عوامل خطر قلبی مانند فشار خون، کلسترول، قند خون و وزن خود را کنترل کند. مدیریت این عوامل با اصلاح سبک زندگی، رژیم غذایی سالم و ورزش منظم میتواند از انسداد مجدد شریانها و سایر مشکلات قلبی جلوگیری کند.
پشتیبانی عاطفی و روانی: موفقیت عمل استنت قلب تنها به جنبههای جسمانی محدود نمیشود. پشتیبانی روانی بیمار از طریق حمایت خانواده و مشاورههای روانی میتواند به بهبود سریعتر و کاهش استرس کمک کند. استرسهای روانی میتوانند تأثیرات منفی بر سلامت قلب داشته باشند، بنابراین مدیریت آنها بسیار مهم است.
پیشگیری از عفونت و عوارض پس از عمل: پیشگیری از عفونتهای محل ورود کاتتر و مراقبتهای دقیق پزشکی پس از عمل از جمله مواردی است که باید با دقت انجام شود. این شامل پیگیریهای منظم پزشکی برای اطمینان از عملکرد صحیح استنت و عدم بروز مشکلات پس از عمل است.
دوران نقاهت پس از عمل استنت قلب
دوران نقاهت پس از عمل استنت قلب شامل مراحل مختلفی است و بیمار باید مراقبتهای ویژهای را برای جلوگیری از عوارض احتمالی انجام دهد. در ادامه به توضیح مفصلی از انتظارات در این دوران پرداختهایم:
روزهای اول پس از عمل
در روزهای اول پس از عمل، بیمار ممکن است احساس درد خفیف در قفسه سینه یا محل ورود کاتتر داشته باشد که با استراحت و مصرف مسکنها برطرف میشود. در این دوره، بیمار تحت نظارت دقیق قرار میگیرد تا عوارض احتمالی مانند لخته خون کنترل شود.
مراقبتهای دارویی
مصرف داروهای رقیقکننده خون برای جلوگیری از تشکیل لخته در محل استنت ضروری است. این داروها باید بهطور دقیق و منظم طبق دستور پزشک مصرف شوند. علاوه بر آن، داروهای کاهش کلسترول و فشار خون نیز تجویز میشوند تا از انسداد مجدد جلوگیری شود.
فعالیتهای بدنی و توانبخشی
بیمار باید به تدریج فعالیتهای بدنی خود را افزایش دهد. پیادهروی و فعالیتهای سبک در روزهای ابتدایی توصیه میشود. برنامههای توانبخشی قلبی که شامل ورزشهای کنترلشده و مشاورههای مربوط به تغذیه و استرس هستند، برای بازگشت سریعتر به وضعیت عادی مفید است.
تغییر در سبک زندگی
تغییرات در سبک زندگی از جمله پیروی از رژیم غذایی سالم، ترک سیگار و کاهش استرس از عوامل کلیدی برای پیشگیری از مشکلات قلبی در آینده است. بیمار باید از مصرف چربیهای اشباع، نمک و قند خودداری کرده و بیشتر به میوهها و سبزیجات توجه کند.
مراقبت از محل ورود کاتتر
مراقبت از محل ورود کاتتر نیز اهمیت دارد. این محل باید تمیز و خشک نگه داشته شود تا از بروز عفونت جلوگیری شود. علائم احتمالی عفونت مانند تورم، قرمزی یا درد غیرعادی باید فوراً به پزشک گزارش شود.
پیگیریهای پزشکی و آزمایشات دورهای
پیگیریهای منظم پزشکی برای ارزیابی عملکرد استنت و وضعیت قلب ضروری است. پزشک ممکن است آزمایشهایی مانند اکوکاردیوگرافی یا تست استرس را برای بررسی دقیقتر تجویز کند. در صورت بروز هرگونه علائمی مانند درد شدید قفسه سینه یا تنگی نفس، باید سریعاً به پزشک مراجعه کرد.
با رعایت دقیق دستورات پزشک و مدیریت درست عوامل خطر، بیمار میتواند به تدریج به زندگی عادی خود باز گردد و از بروز عوارض جدی جلوگیری کند.
رژیم ورزشی مناسب پس از قرار دادن استنت قلب
رژیم ورزشی پس از عمل استنت قلب باید تدریجی و کنترلشده باشد تا بهبود قلبی بدون ایجاد فشار اضافی انجام شود. در روزهای ابتدایی پس از عمل، فعالیتهای سبک مانند پیادهرویهای کوتاه توصیه میشود. این پیادهرویها به تدریج باید افزایش یابد، اما در حدی که بیمار احساس راحتی کند و خسته نشود.
پس از چند هفته، پزشک برنامههای توانبخشی قلبی را توصیه میکند. این برنامهها شامل تمرینات هوازی ملایم مانند پیادهروی سریع، دوچرخهسواری سبک یا شنا هستند که به بهبود عملکرد قلب کمک میکنند. شدت تمرینات باید با نظارت پزشک یا متخصص توانبخشی تنظیم شود.
تمرینات کششی و تقویت عضلات نیز به تدریج به برنامه ورزشی افزوده میشوند. بیمار باید از فعالیتهای شدید و وزنهبرداری سنگین خودداری کند تا به قلب فشار نیاید. استراحت کافی بین تمرینات و گوش دادن به بدن از اهمیت بالایی برخوردار است.
پایش مداوم علائم قلبی مانند درد قفسه سینه، تنگی نفس یا سرگیجه ضروری است. در صورت بروز این علائم، تمرین باید متوقف شود و با پزشک مشورت شود. یک رژیم ورزشی متعادل و کنترلشده میتواند به بهبود سریعتر و افزایش کیفیت زندگی کمک کند.
تفاوت بین آنژیوپلاستی و استنت قلب: مقایسه ای جامع
آنژیوپلاستی و استنتگذاری هر دو روشهای درمانی برای بیماریهای عروق کرونری هستند، اما تفاوتهایی اساسی در نحوه انجام و هدف دارند.
آنژیوپلاستی که به نام (بالون زنی) نیز شناخته میشود، روشی است که در آن یک کاتتر با بالون در انتهای آن از طریق شریان ران یا مچ دست به محل انسداد شریانی هدایت میشود. سپس بالون در محل تنگی شریان باد میشود تا عروق را گشاد کرده و جریان خون را بهبود بخشد. این روش میتواند به تنهایی انجام شود، یا ممکن است پس از آن از استنت برای تثبیت شریان استفاده شود.
استنتگذاری، در واقع یک مرحله تکمیلی برای آنژیوپلاستی است. پس از گشاد شدن شریان با بالون، پزشک ممکن است یک استنت که لولهای فلزی مشبک است، در محل تنگی قرار دهد. استنت کمک میکند که شریان باز بماند و از انسداد مجدد جلوگیری کند. استنتها میتوانند دارویی (DES) یا فلزی ساده (BMS) باشند. استنتهای دارویی به طور خاص برای کاهش خطر بازگشت انسداد پس از عمل طراحی شدهاند.
به طور کلی، آنژیوپلاستی هدف اولیه را از طریق باز کردن شریان انجام میدهد، در حالی که استنتگذاری به حفظ باز بودن شریان و جلوگیری از انسداد مجدد کمک میکند. در بسیاری از موارد، هر دو روش به طور همزمان انجام میشوند.
پیشرفت های تکنولوژیکی در زمینه استنت قلب
پیشرفتهای تکنولوژیکی در زمینه استنتهای قلبی در سالهای اخیر باعث بهبود عملکرد و کاهش عوارض ناشی از این عملها شده است. این پیشرفتها شامل توسعه انواع مختلف استنتها، بهبود مواد سازنده و استفاده از فناوریهای نوین برای افزایش اثربخشی آنها است.
یکی از مهمترین پیشرفتها در زمینه استنتهای دارویی (DES) است. استنتهای دارویی بهگونهای طراحی شدهاند که دارویی را آزاد میکنند تا از تشکیل لخته و انسداد مجدد شریانها جلوگیری کنند. این نوع استنتها بهویژه برای کاهش خطر تنگی مجدد شریانها پس از عمل کاربرد دارند. بهبود پوششهای دارویی و استفاده از مواد نوآورانه باعث کاهش عوارض جانبی مانند التهاب و لختههای خون شده است.
استنتهای بیولوژیکی یا قابل جذب (BVS) یکی دیگر از پیشرفتهای مهم است. این استنتها پس از مدت زمان معینی از بدن جذب میشوند و نیازی به حذف آنها وجود ندارد. این ویژگی میتواند خطراتی مانند تشکیل لخته خون طولانیمدت را کاهش دهد و به بهبود عملکرد عروق کمک کند.
علاوه بر این، استنتهای جدید با استفاده از مواد خاص و انعطافپذیرتر طراحی شدهاند که امکان انطباق بهتر با آناتومی شریانها را فراهم میکنند. همچنین، تکنولوژیهای تصویربرداری پیشرفته، مانند آنژیوگرافی و اکوکاردیوگرافی به پزشکان این امکان را میدهند که محل دقیق قرارگیری استنت و عملکرد آن را بهتر بررسی کنند و به نتیجه بهتری برسند.
مدت زمان ماندگاری استنت قلب: چه چیزی را باید بدانیم؟
مدت زمان ماندگاری استنتهای قلبی بستگی به نوع استنت و شرایط فردی بیمار دارد. استنتهای فلزی ساده (BMS) بهطور دائمی در شریان باقی میمانند، اما در استنتهای دارویی (DES)، داروهایی برای پیشگیری از انسداد مجدد شریانها آزاد میشود و این استنتها نیز تا همیشه در بدن باقی میمانند.
استنتهای دارویی (DES): این نوع استنتها بهطور دائمی در شریانها قرار میگیرند، اما پوشش دارویی آنها به تدریج از بین میرود. داروهایی که از استنت آزاد میشوند، برای جلوگیری از تشکیل لخته و التهاب در شریانهای باز شده طراحی شدهاند. پس از مدتی، استنت بهطور کامل در بدن ثابت میماند و به شریان کمک میکند تا باز بماند. این استنتها میتوانند به مدت طولانی و برای همیشه در بدن باقی میمانند.
استنتهای قابل جذب (BVS): این نوع استنتها پس از مدت زمانی معین (بین ۲ تا ۳ سال) از بدن جذب میشوند. از آنجا که این استنتها به تدریج جذب میشوند، نیازی به باقیماندن استنت در شریان نیست که میتواند خطراتی مانند تشکیل لختههای خون بلندمدت را کاهش دهد.
نگهداری و مراقبت: پس از قرار دادن استنت، مصرف منظم داروهای رقیقکننده خون برای جلوگیری از لخته خون و مشکلات جانبی دیگر ضروری است. همچنین، انجام ارزیابیهای دورهای و تستهای پزشکی برای ارزیابی عملکرد استنت و شریانها توصیه میشود.
تأثیر عوامل محیطی بر کارایی استنت قلب
عوامل محیطی میتوانند تأثیرات قابل توجهی بر کارایی استنت قلب داشته باشند. این عوامل شامل تغذیه، ورزش، مصرف سیگار، آلودگی هوا، استرس و دیگر شرایط محیطی هستند که میتوانند بر عملکرد قلب و شریانها و قلب تاثیر بگذارند.
تغذیه: رژیم غذایی نادرست و پرچرب میتواند موجب افزایش کلسترول و فشار خون شود که خطر انسداد مجدد شریانها را بالا میبرد. این موضوع میتواند موجب کاهش عملکرد استنت و بازگشت تنگی شریانها شود. در مقابل تغذیه مناسب با مصرف میوهها، سبزیجات و چربیهای غیر اشباع میتواند به بهبود عملکرد استنت کمک کند.
ورزش: ورزش منظم و کنترلشده میتواند به بهبود جریان خون و سلامت قلب کمک کند. ورزشهای سبک و پیادهروی میتوانند به استحکام دیوارههای عروق و عملکرد بهتر استنتها کمک کنند، در حالی که عدم فعالیت جسمانی میتواند خطر مشکلات قلبی و شریانی را افزایش دهد.
مصرف سیگار و الکل: سیگار کشیدن و مصرف بیش از حد الکل تاثیر منفی بر شریانها و عملکرد استنت دارد. سیگار موجب انقباض عروق و افزایش التهاب میشود که میتواند منجر به لخته شدن خون و انسداد مجدد شود. مصرف الکل نیز ممکن است فشار خون را افزایش دهد که خطر ایجاد مشکلات بیشتر را در پی دارد.
آلودگی هوا و استرس: آلودگی هوا میتواند موجب افزایش التهاب در شریانها و کاهش عملکرد استنت شود. استرس طولانیمدت نیز میتواند فشار خون را افزایش دهد و به عملکرد قلب و استنت آسیب بزند.
تاثیر سن بر انتخاب نوع استنت قلب: ملاحظات کلیدی
سن بیمار میتواند تأثیر زیادی بر انتخاب نوع استنت قلبی داشته باشد. در افراد مسنتر، به دلیل تغییرات طبیعی در ساختار شریانها و افزایش احتمال ابتلا به بیماریهای مزمن مانند دیابت و فشار خون بالا، انتخاب استنت باید با دقت بیشتری صورت گیرد. استنتهای دارویی (DES) بیشتر برای بیماران مسنتر توصیه میشود، زیرا این استنتها بهطور مؤثری از انسداد مجدد شریانها پیشگیری میکنند و خطر تنگی مجدد شریانها را کاهش میدهند. این ویژگی برای بیماران مسن که ممکن است قادر به تحمل عمل مجدد نباشند، اهمیت دارد. استنتهای قابل جذب (BVS) نیز در برخی موارد برای بیماران مسنتر مناسب هستند، زیرا این استنتها پس از مدتی از بدن جذب میشوند و نیازی به باقیماندن طولانیمدت در شریان نیست. این ویژگی میتواند خطر مشکلات در آینده مانند تشکیل لختههای خون را کاهش دهد. استنتهای فلزی ساده (BMS) در بیماران مسن کمتر ترجیح داده میشوند، چرا که احتمال انسداد مجدد در آنها بیشتر است و نیاز به درمانهای بیشتر پس از عمل دارند.
پزشکان متخصص: چه کسانی در پروسه عمل استنت قلب دخیل هستند؟
پروسه عمل استنتگذاری یک فرایند چند تخصصی است که نیاز به همکاری تیم پزشکی دارد. افراد کلیدی دخیل در این فرایند عبارتند از:
پزشک متخصص قلب (کاردیولوژیست): مسئول انجام عمل استنتگذاری است. کاردیولوژیستها با استفاده از آنژیوگرافی محل انسداد یا تنگی شریانهای قلبی را شناسایی کرده و استنت را در شریانهای آسیبدیده قرار میدهند.
پزشک بیهوشی: مسئول بیهوش کردن بیمار در صورتی که نیاز به بیهوشی کامل یا موضعی باشد. او سطح هوشیاری بیمار را در طول عمل کنترل میکند.
فنی آنژیوگرافی: متخصصان فنی که تجهیزات تصویربرداری و کاتترها را آماده و تنظیم میکنند. آنها به پزشک کاردیولوژیست در مشاهده دقیق شریانها و هدایت کاتتر کمک میکنند.
پرستاران قلبی: پرستاران ویژهای که در آمادهسازی بیمار و مراقبتهای پس از عمل دخیل هستند. آنها وضعیت بیمار را نظارت میکنند و به انجام تستهای لازم کمک میکنند.
متخصصان توانبخشی قلبی: پس از عمل، توانبخشی قلبی به بیمار کمک میکند تا سریعتر بهبود یابد و به فعالیتهای روزانه بازگردد.
اهمیت پیگیری های پزشکی بعد از قرار دادن استنت قلب
پیگیریهای پزشکی بعد از قرار دادن استنت قلبی بسیار اهمیت دارند، زیرا این بررسیها بهطور مستمر سلامت شریانها و عملکرد استنت را ارزیابی میکنند. پیگیریها شامل آزمایشهای دورهای، نظارت بر مصرف داروهای رقیقکننده خون، بررسی فشار خون، سطح کلسترول و علائم احتمالی مشکلات قلبی است. این بررسیها به پیشگیری از عوارض احتمالی مانند لخته خون، انسداد مجدد شریانها و سایر مشکلات قلبی کمک میکنند. همچنین از طریق مشاورههای پزشکی، پزشک میتواند برنامههای درمانی مناسب و اصلاح سبک زندگی را برای بیمار تعیین کند و بهبود طولانیمدت سلامت قلبی را تضمین کند.
سوالات متداول
استنت قلب چیست؟
استنت قلبی یک لوله فلزی یا بیولوژیکی است که برای باز نگه داشتن شریانهای قلبی که تنگ یا مسدود شدهاند، استفاده میشود. این استنت پس از عمل آنژیوپلاستی در شریان قرار داده میشود تا جریان خون به قلب بهبود یابد.
آیا پس از قرار دادن استنت باید دارو مصرف کنم؟
بله، بعد از عمل استنتگذاری، داروهای رقیقکننده خون و داروهای کاهشدهنده کلسترول برای جلوگیری از لخته خون و انسداد مجدد شریانها تجویز میشوند.
آیا بعد از استنتگذاری میتوانم فعالیتهای ورزشی انجام دهم؟
بله، اما باید طبق توصیه پزشک و بعد از بهبودی اولیه شروع کنید. فعالیتهای سبک مانند پیادهروی توصیه میشود و ورزشهای شدید باید پس از مشاوره با پزشک انجام شوند.
استنت قلبی چقدر عمر میکند؟
استنتها بهطور دائمی در شریانها باقی میمانند، اما نوع استنت (فلزی، دارویی، قابل جذب) و وضعیت بیمار میتواند تأثیرگذار باشد. استنتهای دارویی بهویژه در جلوگیری از انسداد مجدد موثر هستند.