قلب، همانقدر که پرقدرت میتپد، از اجزایی با ظرافتی بینظیر ساخته شده است و وقتی یکی از دریچههای آن، مثل دریچه میترال، دچار نارسایی شود، این توازن ظریف بههم میریزد. بسیاری از بیماران وقتی با این تشخیص مواجه میشوند، اولین پرسش ذهنشان این است که «ایا نارسایی دریچه میترال خطرناک است؟». در این مقاله تلاش میکنیم به این پرسش پاسخ دهیم و مسیر شناخت، تشخیص و مدیریت این بیماری را مورد بررسی قرار دهیم.
نارسایی دریچه میترال چیست و چگونه ایجاد می شود؟
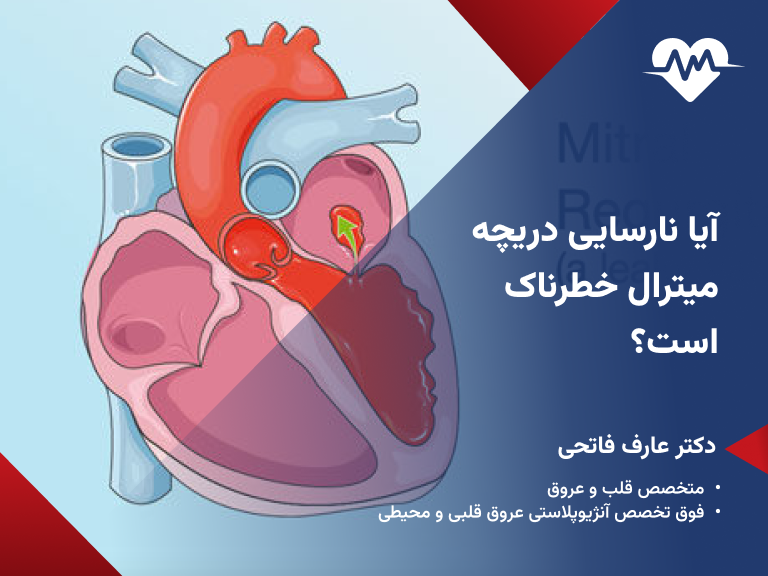
نارسایی دریچه میترال زمانی رخ میدهد که دریچه بین دهلیز چپ و بطن چپ قلب بهدرستی بسته نمیشود و خون بهصورت برگشتی به دهلیز چپ نشت میکند. این حالت میتواند بهدلیل شلی یا پرولاپس دریچه، آسیبهای ناشی از تب روماتیسمی، افزایش فشار خون یا بیماریهای ساختاری دریچه شکل گیرد. ساختار دریچه میترال شامل دو لَپِه انعطافپذیر است که با طنابهایی به عضله قلب متصل میشوند؛ هرگونه اختلال در این ساختار یا بافتهای نگهدارنده میتواند موجب عدم بستهشدن کامل دریچه شود. بهتدریج نشت خون اضافه موجب افزایش حجم کاری بطن چپ و بزرگ شدن آن میشود. تشخیص زودهنگام این اختلال با استفاده از اکوکاردیوگرافی به دقت شدت نارسایی را تعیین میکند و مسیر درمانی را مشخص میسازد.
آیا نارسایی دریچه میترال خطرناک است؟ بررسی اجمالی
پاسخ به سؤال «ایا نارسایی دریچه میترال خطرناک است؟» بستگی مستقیم به شدت بیماری دارد. در نارسایی خفیف معمولاً بدون علامت بالینی آشکار است و با کنترل دورهای از طریق اکوکاردیوگرافی قابل پیگیری است. اما در درجات متوسط تا شدید، حجم خون برگشتی فشار اضافی به قلب وارد کرده و میتواند زمینهساز نارسایی قلبی و علائم تهدیدکننده حیات شود. شدت نشت خون و کاهش کارایی پمپاژ قلب، عواملی هستند که میزان خطر را تعیین میکنند. با این حال با تشخیص بهموقع و مداخله درمانی مناسب میتوان از پیشرفت بیماری جلوگیری و عوارض جدی را کاهش داد. بنابراین «ایا نارسایی دریچه میترال خطرناک است؟» به پاسخ منفی یا مثبت محدود نمیشود، بلکه باید در چهارچوب شدت و پیشرفت بیماری بررسی شود.
آیا نارسایی خفیف دریچه میترال خطرناک است؟
بسیاری از بیماران با پرسش «ایا نارسایی خفیف دریچه میترال خطرناک است؟» مواجه میشوند. باید گفت که در بسیاری از بیماران این مشکل نگرانی زیادی ندارد؛ زیرا نشت خون ناچیز بوده و قلب میتواند با افزایش کم کارکرد خود این شرایط را جبران کند. اکثر افراد در این مرحله بدون علامت خاصی زندگی میکنند و تنها نیاز به چکاپ دورهای با اکوکاردیوگرافی دارند تا تغییرات احتمالی در عملکرد قلب رصد شود. رعایت سبک زندگی سالم شامل کنترل فشار خون و فعالیت بدنی ملایم نیز در مدیریت این وضعیت مؤثر است. در صورتی که نارسایی خفیف دریچه میترال بدون پیشرفت باقی بماند، معمولاً مداخله دارویی یا جراحی ضروری نیست و بیمار میتواند کیفیت زندگی طبیعی داشته باشد.
چه زمانی نارسایی دریچه میترال به مرحله خطرناک می رسد؟
زمانی که نشت خون به دهلیز چپ افزایش یابد و بطن چپ برای جبران حجم اضافی مجبور به بازسازی و بزرگ شدن شود، خطر نارسایی قلبی به طور محسوسی بالا میرود. علائمی مانند تنگی نفس حتی در فعالیتهای روزمره، خستگی زودرس، احساس ضربان قلب نامنظم یا سنگینی قفسه سینه و تورم اندامها میتوانند نشانه ورود به مرحله خطرناک باشند. وجود ادم ریوی نیز هشداری جدی است که نیازمند مراجعه فوری به پزشک و ارزیابی دقیقتر با تصویربرداری و آزمایشهای خونی است. در این وضعیت سرعت پیشرفت بیماری بیشتر است و ممکن است نیاز به مداخلات دارویی قوی یا ترمیم و تعویض دریچه باشد تا از بروز نارسایی حاد و خطرناک جلوگیری شود.

عوارض نارسایی درمان نشده دریچه میترال
هنگامی که نارسایی دریچه میترال بدون پیگیری و درمان مناسب رها شود، فشار اضافی خون در قلب بهتدریج زمینهساز عوارض جدی میگردد. این خطرات نارسایی دریچه میترال میتوانند از کاهش کارایی پمپاژ تا بروز اختلالات ریتم و حتی نارسایی کامل قلب را شامل شوند. در ادامه مهمترین پیامدهای نارسایی درماننشده را بررسی میکنیم تا بدانید چرا تشخیص و مدیریت بهموقع تا این حد حیاتی است.
نارسایی بطن چپ
در نارسایی درماننشده میترال، حجم اضافی خون برگشتی باعث افزایش بار کاری بر بطن چپ میشود. این حالت به مرور عضله بطن چپ را ضعیف میکند و از توانایی آن در پمپاژ مؤثر قلب میکاهد. با کاهش قدرت پمپاژ، خونرسانی به ارگانها دچار اختلال شده و خستگی مفرط بیمار تشدید میشود. درد یا فشار در ناحیه قفسه سینه ممکن است بروز کند و توان تحمل فعالیتهای روزمره به شدت پایین بیاید. در نهایت، اگر این وضعیت ادامه یابد، نارسایی حاد بطن چپ میتواند بیمار را در معرض خطر بالای بستری و مراقبتهای ویژه قرار دهد.
ادم ریوی
وقتی بطن چپ نتواند خون را بهطور کامل به سیستم گردش خون ارسال کند، مقداری از خون به ریهها پس زده میشود. تجمع مایع در فضای بین مجاری هوایی مانع از تبادل مناسب اکسیژن و دیاکسیدکربن میشود. بیمار دچار تنگی نفس شدید، سرفههای مکرر و احساس خفگی هنگام دراز کشیدن میگردد. این وضعیت میتواند به بروز عفونتهای ریوی و افزایش نیاز به مداخلات اورژانسی بینجامد. درمان به موقع و کنترل مایع با داروهای مدر (دیورتیک) کلید پیشگیری از ادم ریوی است.
بزرگ شدن قلب و فیبریلاسیون دهلیزی
فشار خون اضافی و نشت مداوم خون باعث گشاد شدن دهلیز و بطن چپ میشود و دیوارههای قلب تغییر شکل مییابند. این بازسازی پاتولوژیک ساختاری زمینهساز بروز بینظمیهای ریتم قلب، بهویژه فیبریلاسیون دهلیزی است. فیبریلاسیون دهلیزی خطر تشکیل لختههای خون داخل دهلیز را افزایش داده و ریسک سکته مغزی را بالا میبرد. بیماران ممکن است احساس تپش قلب نامنظم، سرگیجه و ضعف عمومی را تجربه کنند. برای پیشگیری از عوارض اندوکاردیال و سکته، شناسایی سریع این ریتمهای غیرطبیعی ضروری است.
کاهش تحمل فعالیت و کیفیت زندگی
هر یک از عوارض فوق تأثیری مستقیم بر توان فعالیت جسمی و روانی بیمار دارد. خستگی مزمن، تنگی نفس و درد قفسه سینه مانع انجام سادهترین کارهای روزمره میشود. بیماران اغلب از کاهش کیفیت خواب و اضطراب ناشی از علائم قلبی رنج میبرند. کاهش اعتماد به نفس و دوری از فعالیتهای اجتماعی نیز مشکلی شایع در این افراد است. با شروع درمان مناسب و پیگیری منظم، میتوان علاوه بر کنترل علائم، کیفیت زندگی را تا حد زیادی بهبود داد.

آیا درمان به موقع می تواند خطر نارسایی را کاهش دهد؟
پاسخ مثبت است؛ با پایش منظم، کنترل فشار خون و مدیریت ریتم قلبی از طریق داروهایی مانند بتابلوکرها و دیورتیکها میتوان بار کاری قلب را کاهش داد و از پیشرفت نارسایی جلوگیری کرد. توصیه به تغییر سبک زندگی شامل ترک سیگار، پیروی از رژیم غذایی کم نمک و چربی و ورزش ملایم نیز تأثیر قابل توجهی در کاهش سرعت وخامت بیماری دارد. در موارد متوسط تا شدید، اقدامات تهاجمی مانند ترمیم دریچه به روش کاتتری یا جراحی باز برای اصلاح ساختار دریچه و کاهش نشتی ضروری است. مداخلات بهموقع درمانی نه تنها کیفیت زندگی را بهبود میبخشد، بلکه بروز خطرات جدی و نیاز به بستریهای طولانیمدت را تا حد زیادی کاهش میدهد.
نتیجهگیری
نارسایی دریچه میترال لزوماً خطرناک نیست، اما بیتوجهی به آن میتواند پیامدهای جدی بهدنبال داشته باشد. تشخیص بهموقع با اکوکاردیوگرافی، پایش منظم و رعایت سبک زندگی سالم اصلیترین ابزارها برای کنترل این بیماری هستند. در موارد خفیف، معمولاً نیاز به مداخله خاصی نیست؛ اما در درجات متوسط تا شدید، مراجعه سریع به متخصص قلب، پردازش درمانهای دارویی یا جراحیهای لازم، میتواند از بروز نارسایی قلبی و عوارض خطرناک جلوگیری کند.
سؤالات متداول
نارسایی دریچه میترال تا چه میزان شایع است؟
نارسایی خفیف میترال در حدود ۱۰ تا ۱۵ درصد افراد بالای ۵۰ سال مشاهده میشود و با افزایش سن شیوع آن بیشتر میشود.
آیا نارسایی دریچه میترال در همه سنین ممکن است رخ دهد؟
بله؛ علل متفاوتی مثل پرولاپس دریچه، تب روماتیسمی یا بیماریهای مادرزادی میتواند در سنین پایین یا بالاتر ایجاد شود.
آیا امکان بازگشت کامل عملکرد دریچه پس از درمان وجود دارد؟
در بسیاری از موارد با ترمیم دریچه یا تعویض آن، عملکرد قلب بهبود چشمگیری پیدا میکند و بیمار کیفیت زندگی طبیعی خود را بازمییابد.